Μια σχετικά νέα και πρωτοποριακή μέθοδος που εφαρμόζεται (και) στην Ορθοπαιδική, αποτελεί η τοπική έγχυση «αυξητικών παραγόντων από ενεργοποιημένα αιμοπετάλια», τα ονομαζόμενα και ως βλαστοκύτταρα ή PRP’s.
Γράφει ο Σπύρος Κυρίτσης, Ορθοπαιδικός Χειρουργός – Τραυματιολόγος

Πώς γίνεται η διαδικασία
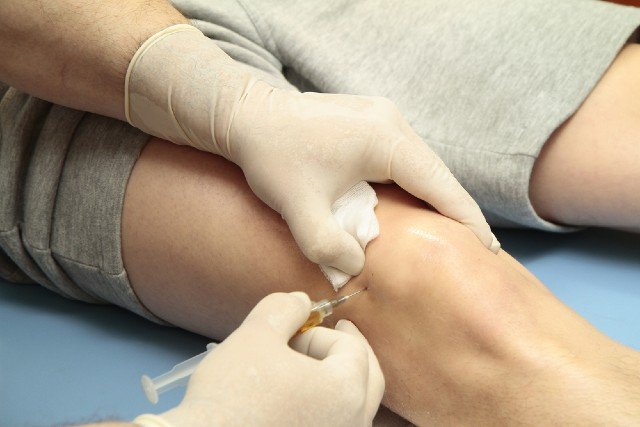
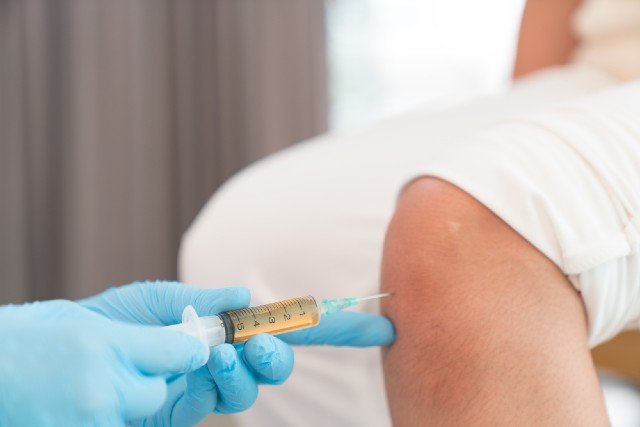
Η μέθοδος συνίσταται στην λήψη μικρής ποσότητας αίματος (10-15 ml) από μια περιφερική φλέβα του ασθενή, το οποίο κατόπιν φυγοκεντρείται σε ειδικό μηχάνημα (φυγόκεντρος) και αφού διαχωριστούν τα ενεργοποιημένα αιμοπετάλια, αποδεσμεύουν αυξητικούς παράγοντες (growth factors), όπως: PDGF, TGF-β, VEGF, EGF, FGF, IGF-1 καθώς και κυτοκίνες, που συλλέγονται στον ορό του αίματος των ειδικών φιαλιδίων και με σύριγγα εφαρμόζουν με τοπική έγχυση στην πάσχουσα περιοχή -με ή χωρίς καθοδήγηση- με υπέρηχο, αναλόγως της περιοχής.
Η όλη διαδικασία διαρκεί περίπου 30′, γίνεται στο ιατρείο, δεν χρειάζεται νοσηλεία και δεν έχει τον κίνδυνο αλλεργικής ή άλλης αντίδρασης, διότι πρόκειται για παράγωγο του αίματος του ίδιου του ασθενούς, γεγονός στο οποίο οφείλει και τα πολύ καλά αποτελέσματα.
Πότε φαίνονται τα αποτελέσματα της έγχυσης
Τα αποτελέσματα της έγχυσης μεγιστοποιούνται στις 4-6 εβδομάδες. Στο χρονικό αυτό σημείο ή ενδιάμεσα, μπορεί να γίνει και δεύτερη έγχυση. Μέχρι και τρεις εγχύσεις μπορεί να χρειασθούν για το βέλτιστο αποτέλεσμα ανάλογα με την ηλικία του ασθενούς, το είδος, την εντόπιση και τη βαρύτητα της βλάβης.
Σημαντικό είναι κατά τη διάρκεια της θεραπείας να μην λαμβάνονται ταυτόχρονα αντιφλεγμονώδη φάρμακα, διότι επηρεάζουν την φυσιολογική διαδικασία επούλωσης, άρα και την αποτελεσματικότητα της μεθόδου.
Επειδή η επούλωση των οξέων και χρόνιων μυοσκελετικών τραυματισμών συχνά είναι ελλιπής ή χρονοβόρα εμποδίζοντας έτσι την επάνοδο του ασθενή (επαγγελματία ή ερασιτέχνη αθλητή ή απλού εργαζόμενου) στο επιθυμητό επίπεδο δραστηριότητας, πρόσφατες μελέτες απέδειξαν ότι η διαδικασία της επούλωσης των τραυματισμένων ιστών εξαρτάται και καθοδηγείται από τους αυξητικούς παράγοντες.
Πώς βοηθούν στη διαδικασία της επούλωσης
Τα ενεργοποιημένα αιμοπετάλια παράγουν αυξητικούς παράγοντες και άλλες πρωτεΐνες που συντελούν στην διαδικασία της επούλωσης προκαλώντας:
- Προσέλκυση των απαραίτητων για επούλωση κυττάρων στην περιοχή της βλάβης
- Πολλαπλασιασμό των κυττάρων αυτών
- Διαφοροποίηση των κυττάρων αυτών σε μορφή ανάλογη με τον ιστό επούλωσης
- Η τοπική έγχυση ενεργοποιημένων αιμοπεταλίων στην περιοχή του τραυματισμού ενισχύει και πολλαπλασιάζει την φυσιολογική διαδικασία επούλωσης του ανθρώπινου σώματος

Συγκεκριμένα, επιταχύνεται η επαναγγείωση της τραυματισμένης περιοχής και τελικά η αναδόμηση και αναγέννηση του τραυματισμένου ιστού, ενώ ταυτόχρονα παρέχεται και αντιμικροβιακή προστασία.
Πού χρησιμοποιείται η μέθοδος με τα βλαστοκύτταρα
Σήμερα, η μέθοδος αυτή είναι ευρέως αποδεκτή και χρησιμοποιείται σε μεγάλα κέντρα, κλινικές αλλά και αθλητικά σωματεία, για την αντιμετώπιση παθήσεων:
- αρθρικού χόνδρου (χόνδρινες βλάβες, αρχόμενη αρθρίτιδα, oστεοαρθρίτιδα)
- διατάσεων-ρήξεων των συνδέσμων όλων των αρθρώσεων (διαστρέμματα)
- τενοντοπάθειες (τενοντίτιδα, εκφύλιση, μερική ρήξη τενόντων)
- μυϊκών τραυματισμών (θλάσεις μυών)
- αλλά και σε άτονα έλκη από σακχαρώδη διαβήτη και νεκρώσεις δέρματος
Ειδικά εφαρμόζεται σε:
- Οστεοαρθρίτιδα (Xόνδρινες βλάβες Αρθρικών επιφανειών): Γόνατος-Ισχίου-Ποδοκνημικής/Αστραγάλου & 1ης Καρπομετακάρπιας (Αντίχειρα).
- Τενοντίτιδες – Τενοντοελυτρίτιδες: Για τα άνω άκρα: των στροφέων του ώμου, της μακράς κεφαλής του δικέφαλου, του αγκώνα: ΄Εξω και έσω επικονδυλίτιδα, δηλ. «Αγκώνας τενιστών» (tennis elbow) και «αγκώνας γκόλφερ» και των κάτω άκρων: Του επιγονατιδικού τένοντα, του οπισθίου κνημιαίου, των περονιαίων και του αχίλλειου τένοντα.
- Σύνδρομα υπερχρήσης (Οveruse syndromes): Ειδικά στους κολυμβητές, τενίστες και παίκτες του γκολφ, χρηστές ηλεκτρονικών υπολογιστών, ασθενείς που κάνουν επαναλαμ-βανόμενες χειρωνακτικές εργασίες (ράφτες, χορευτές, γραμματείς κ.α.)
- Πελματιαία απονευρωσίτιδα (Άκανθα πτέρνης)
- Σύνδρομο Κοιλιακών – Προσαγωγών: Τενοντίτιδα προσαγωγών, τενοντίτιδα λαγονοψοϊτη μυός, τενοντίτιδα ορθού κοιλιακού και παγίδευση του θυρεοειδούς νεύρου
- Περιαρθρίτιδα ώμου (Shoulder periarthirtis): Δηλ. μιας «ομπρέλας διαγνώσεων», όπως: Σύνδρομο υπακρωμιακής πρόσκρουσης (προστριβής) με ή χωρίς ρήξη του πετάλου στροφέων (συνήθως του υπερακανθίου) – Ασβεστοποιός τενοντίτιδα του πετάλου στροφέων – Παγωμένο ώμο – Οστεοαρθρίτιδα ώμου – Οστεοαρθρίτιδα ακρωμιοκλειδικής άρθρωσης – Τενοντίτιδα μακράς κεφαλής δικεφάλου βραχιονίου – Σύνδρομο SLAP – Πάρεση υπερπλατίου.
Σπύρος Κυρίτσης
Ορθοπαιδικός Χειρουργός-Τραυματιολόγος
(Εξειδικευθείς στις Παθήσεις των Κάτω Άκρων)
Τ. Επιμελητής ΓΝΑ ΚΑΤ, Τ. Ιατρός Νοσοκ. ΥΓΕΙΑ
Εξειδικευθείς σε Νοσοκ. Birmingham & Solihull, U.K.
Aγ. Γεωργίου 19, Χαλάνδρι, 15234
ΤΗΛ. 210-68.11.116, 6944.866.706
Fb: Orthopaedic Center of Lower Limbs & Sports Injuries
E-Mail: [email protected]
Διαβάστε σχετικά άρθρα:
Έχω «κότσι» και στα δύο μου πόδια και θα κάνω επέμβαση. Πώς γίνεται και για πόσο καιρό θα πονάω;
Επιτρέπεται η ήπια άσκηση στην οστεοαρθρίτιδα;
Ρήξη μηνίσκου: Πώς συμβάλλουν τα βλαστοκύτταρα στην θεραπεία;